پزشکی بازتولیدی؛ آینده بازسازی اندامهای آسیبدیده با سلولهای بنیادی
پزشکی بازتولیدی یا Regenerative Medicine یکی از مهمترین تحولاتی است که چشمانداز درمان بیماریهای پیچیده را تغییر داده است. هدف اصلی این حوزه، بازسازی بافتها و اندامهای آسیبدیده بدن است؛ کاری که تا چند دهه پیش تنها در حد تخیل و داستانهای علمیتخیلی مطرح میشد. در این رویکرد، پزشکان از سلولهای بنیادی، مهندسی بافت و فناوریهای نوین مانند چاپ سهبعدی زیستی استفاده میکنند تا بافتهای جدید بسازند، سلولهای بیمار را ترمیم کنند یا حتی اندامهای کامل را در آزمایشگاه پرورش دهند.
پیشرفتهای چشمگیر سالهای اخیر، پزشکی بازتولیدی را به یکی از داغترین شاخههای علوم پزشکی تبدیل کرده است و بسیاری از پژوهشها و آزمایشهای بالینی نشان میدهند که این فناوری میتواند آینده درمان بیماریهایی مانند سکته قلبی، آسیب نخاعی، بیماریهای مفصلی، اختلالات ژنتیکی و حتی نارسایی اندامها را دگرگون کند.
سلولهای بنیادی؛ هسته اصلی پزشکی بازتولیدی
سلولهای بنیادی (Stem Cells) سلولهایی هستند که توانایی تبدیلشدن به انواع مختلف سلولهای بدن را دارند. این سلولها میتوانند تقسیم شوند، تکثیر یابند و به سلولهایی مانند سلولهای عصبی، عضلانی، خونی یا غضروفی تبدیل شوند. همین قابلیت بینظیر، آنها را به ابزاری قدرتمند برای بازسازی بدن تبدیل کرده است.
دو نوع مهم از سلولهای بنیادی عبارتاند از:
۱. سلولهای بنیادی بالغ (Adult Stem Cells)
این سلولها در بافتهایی مانند مغز استخوان، پوست و کبد وجود دارند و وظیفه ترمیم طبیعی بدن را برعهده دارند. اگرچه توانایی تکثیر آنها محدودتر از نوع جنینی است، همچنان در درمان بیماریهایی مانند لوسمی یا بازسازی بافت آسیبدیده کاربرد وسیعی دارند.
۲. سلولهای بنیادی پرتوان القایی (iPSCs)
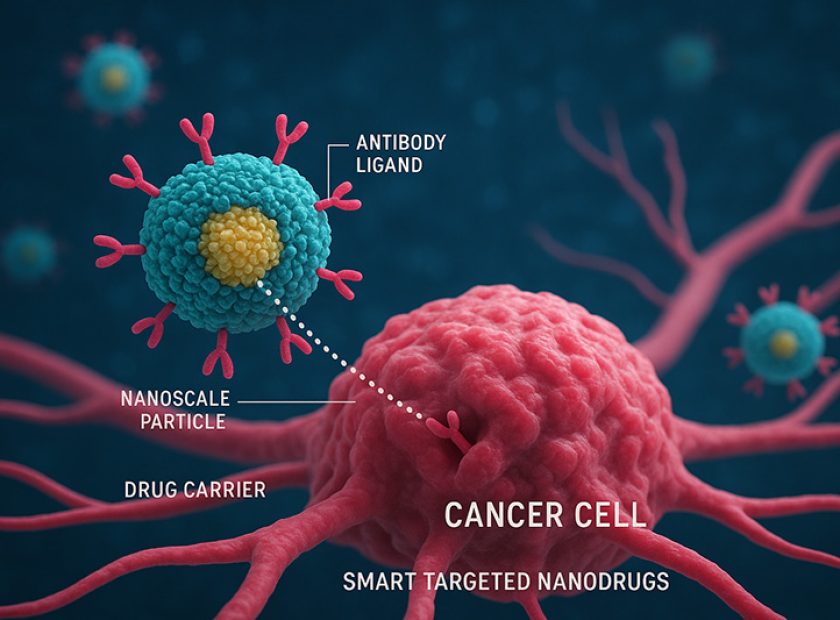
این سلولها شاهکار مهندسی ژنتیک هستند. دانشمندان میتوانند یک سلول معمولی (مثل سلول پوست) را دوباره برنامهریزی کنند تا رفتار یک سلول بنیادی جنینی را تقلید کند. این نوع سلول تحول بزرگی ایجاد کرده، زیرا بسیاری از چالشهای اخلاقی استفاده از سلولهای بنیادی جنینی را حل میکند.
کاربردهای کلیدی پزشکی بازتولیدی
پزشکی بازتولیدی دامنه گستردهای از کاربردها را شامل میشود که هرکدام در مرحلهای از توسعه، آزمایش یا استفاده بالینی قرار دارند.
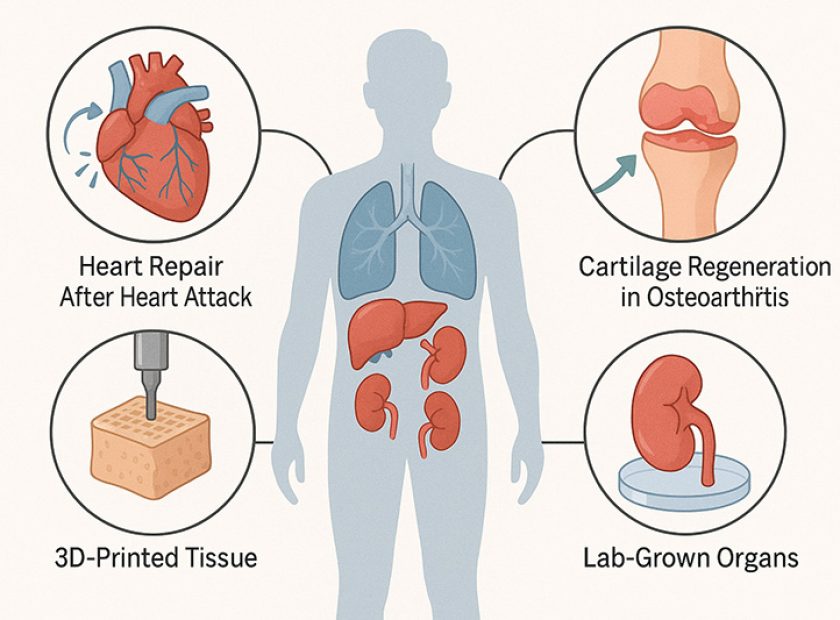
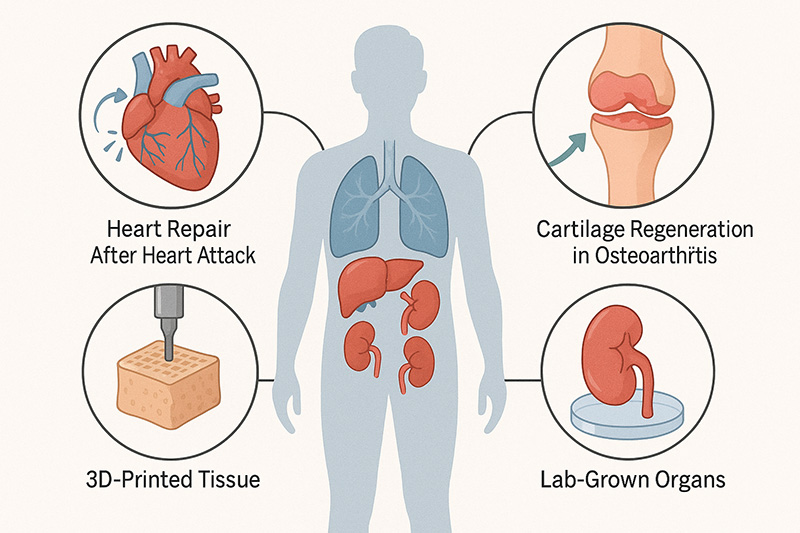
۱. بازسازی قلب پس از سکته قلبی
گرچه قلب انسان توانایی بازسازی گسترده ندارد، اما مطالعات جدید نشان دادهاند که تزریق سلولهای بنیادی یا استفاده از بافتهای مهندسیشده میتواند بخشهایی از عضله قلب را ترمیم کند. این پیشرفتها امید تازهای برای بیماران با نارسایی قلبی ایجاد کرده است.
۲. بازسازی غضروف در بیماران مبتلا به آرتروز
غضروف از جمله بافتهایی است که خودترمیمی بسیار محدودی دارد. اما امروزه با استفاده از سلولهای بنیادی و داربستهای زیستی، امکان بازسازی بخشهای آسیبدیده مفصل فراهم شده است. این روشها میتوانند به کاهش درد، بهبود حرکت و جلوگیری از نیاز به جراحی تعویض مفصل کمک کنند.
۳. چاپ سهبعدی بافت (3D Bioprinting)
چاپگرهای زیستی سهبعدی قادرند لایهبهلایه سلولها و مواد زیستی را روی هم قرار دهند تا ساختارهای مشابه بافت طبیعی تولید کنند.
برخی کاربردهای فعلی و آینده این فناوری شامل موارد زیر است:
-
چاپ پوست برای درمان سوختگی
-
تولید بافتهای عضلانی یا استخوانی
-
ساخت ریزبافتهایی جهت آزمایش داروهای جدید
این تکنولوژی میتواند کمبود اعضای پیوندی را در آینده تا حد زیادی کاهش دهد.
۴. ساخت اندامهای آزمایشگاهی (Lab-Grown Organs)
پژوهشگران موفق شدهاند ساخت نسخههای کوچک و عملکردی برخی اندامها مانند کبد، کلیه و روده را در محیط آزمایشگاهی شبیهسازی کنند. این ساختارهای کوچک که «ارگانوئید» نام دارند، ابزار ارزشمندی برای مطالعه بیماریها، آزمایش داروها و در آینده شاید پیوند اندام باشند.
۵. بازسازی نخاع و درمان آسیبهای عصبی
سلولهای عصبی برخلاف بسیاری از سلولهای دیگر توانایی بازسازی ندارند، اما آزمایشهای بالینی نشان میدهند که استفاده از سلولهای بنیادی میتواند برخی آسیبهای نخاعی را تا حدی معکوس کرده و عملکرد حرکتی یا حسی را بازگرداند.
پزشکی بازتولیدی چگونه کار میکند؟
فرآیند بازسازی بافتها معمولاً شامل چهار مرحله اصلی است:
۱. تهیه سلولهای مناسب
سلولهای بنیادی یا سلولهای تبدیلشده (reprogrammed) از بدن بیمار یا نمونههای آزمایشگاهی تهیه میشوند.
۲. مهندسی یا اصلاح سلولی
سلولها در محیط آزمایشگاهی تکثیر میشوند یا تغییراتی دریافت میکنند تا برای تبدیلشدن به نوع بافت موردنظر آماده شوند.
۳. ساخت داربست یا محیط رشد
برای اینکه سلولها شکل درست بگیرند، آنها را روی داربستهای زیستی (Biomaterials) قرار میدهند تا ساختار منظم بافت شکل بگیرد.
۴. پیوند به بدن
در مرحله آخر بافت مهندسیشده به بدن بیمار منتقل میشود تا با بافت موجود یکپارچه شده و عملکرد طبیعی را آغاز کند.
مزایای پزشکی بازتولیدی
این فناوری مزایای زیادی دارد که آن را به یکی از امیدبخشترین رویکردهای درمانی آینده تبدیل کرده است:
-
کاهش نیاز به پیوند اعضا
-
کاهش خطر رد پیوند چون سلولها اغلب از بدن خود بیمار گرفته میشوند
-
افزایش سرعت درمان و کاهش عوارض
-
درمان بیماریهای مزمنی که قبلاً درمانناپذیر بودند
-
بهبود کیفیت زندگی بیماران
چالشها و محدودیتها
علیرغم پیشرفتهای فراوان، پزشکی بازتولیدی هنوز با چالشهایی روبهروست که نمیتوان نادیده گرفت:
-
هزینههای بالای تحقیق و تولید
-
دشواری تأییدهای قانونی
-
پیچیدگی کنترل رشد سلولها
-
خطر احتمالی تبدیل سلولهای بنیادی به سلولهای سرطانی
-
مسائل اخلاقی در برخی کاربردها
اما سرعت پژوهشهای جدید نشان میدهد که این چالشها قابلحل هستند و آینده روشنی پیشروی این حوزه قرار دارد.
آینده پزشکی بازتولیدی
پزشکی بازتولیدی میتواند در آیندهای نهچندان دور انقلابی بنیادین در درمان بیماریها ایجاد کند. برخی پیشبینیها شامل:
-
تولید اندامهای کامل قابل پیوند
-
درمانهای کاملاً شخصیسازیشده
-
ترکیب هوش مصنوعی با مهندسی بافت برای افزایش دقت
-
جایگزینی بخشی از جراحیهای سنگین با روشهای سلولی
-
کاهش چشمگیر نیاز به داروهای قوی و پرعارضه
این فناوری نهتنها امید تازهای برای بیماران است، بلکه میتواند سیستمهای درمانی جهان را متحول کند.
جمعبندی
پزشکی بازتولیدی نماد آینده درمان بیماریهای پیچیده است. استفاده از سلولهای بنیادی، چاپ سهبعدی بافت و ساخت ارگانوئیدها نشان میدهد که بدن انسان قابلیت بازسازی بسیار بیشتری نسبت به تصور گذشته دارد. اگرچه این حوزه هنوز در حال پیشرفت است، اما شواهد علمی نشان میدهد که در آیندهای نزدیک، بسیاری از اندامهای آسیبدیده با روشهای نوین قابل ترمیم یا حتی جایگزینی خواهند بود.
این فناوری از نظر علمی، اقتصادی و انسانی اهمیت زیادی دارد و میتواند یکی از ستونهای اصلی پزشکی مدرن در دهههای آینده باشد.